Zusammenfassung
Der Begriff der Evidenzbasierten Medizin ist in der Medizin klar definiert. Die Umdeutungsversuche von homöopathischer / pseudomedizinischer Seite haben keine Grundlage.
The term evidence-based medicine is clearly defined in medicine. The attempts at reinterpretation by the homeopathic / pseudo-medical side have no basis.
„Themendienst Forschung: Homöopathie ist Evidenzbasierte Medizin“ verkündet der Zentralverein homöopathischer Ärzte auf seiner Webseite. Übrigens auf Twitter promoted von einem (englischsprachigen) Account, der sich allen Ernstes auch noch „Evidence Based Medicine“ nennt. Betreiberin dieses Accounts ist Dr. Nancy Malik, Medical Doctor of Homeopathy, Super-Avogadro Clinic (sic!), Gurgaon (Indien, Bundesstaat Harayana). Bestimmt ist die Dame mit dem Aufmerksamkeit erregenden Namen ihres Twitter-Accounts rein zufällig auf den deutschsprachigen Artikel des DZVhÄ gestoßen und fühlte sich zur Promotion animiert.
Wie dem auch sei, das ist letztlich nebensächlich. Die Hauptsache ist die völlige Verirrung des Artikels in einer regelrechten Umkehrung der wirklichen Absicht des Modells der evidenzbasierten Medizin. Nicht nur der Titel, auch gleich das Schaubild zu Anfang zeigt den grundlegenden Irrtum in aller Deutlichkeit und macht das Weiterlesen beinahe überflüssig:
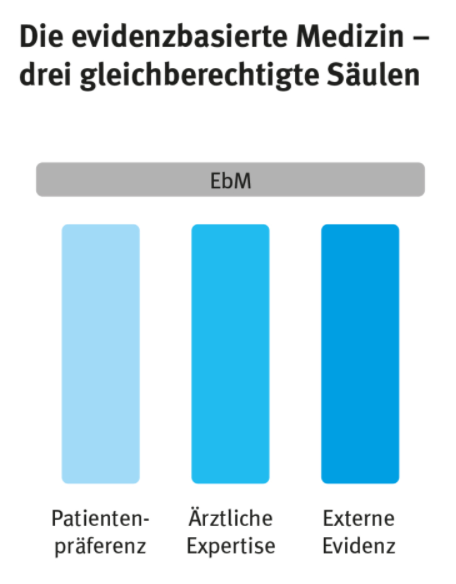
Nicht der erste Versuch, den klar definierten Begriff der evidenzbasierten Medizin im Sinne der Homöopathie so umzudeuten, als sei es möglich und denkbar, sich „auszusuchen“, welchem der drei „gleichberechtigten Säulen“ man in der Therapieentscheidung den Vorzug geben könne. Klar, dass diese Sichtweise den Präferenzen der homöopathiegeneigten TherapeutInnen und PatientInnen Tür und Tor öffnet. In gewisser Weise ist dies eine Art „Verwissenschaftlichung“ des Beliebtheitsarguments. Nur geht es eben über werbende Rhetorik hinaus, indem es den wissenschaftlichen Konsens zur EbM zu negieren versucht.
Die Behauptung, Homöopathie entspreche den Kriterien der Evidenzbasierten Medizin, ist ein offenbar für die homöopathische Szene zunehmend wichtiges Narrativ, mit dem sie ihren Anspruch auf „Wissenschaftlichkeit“ und einen Platz im wissenschaftlichen Umfeld begründen will. Jedoch:
Der Begriff der EbM, mit dem der Aufsatz von Sackett et al. 1997 dem Paradigmenwechsel von der reinen Erfahrungsmedizin zu einer durchgängig wissenschaftsbasierten Medizin den endgültigen Anstoß gab, ist klar und eindeutig definiert. Evidenzbasierte Medizin ist „die Nutzbarmachung der jeweils besten verfügbaren klinischen Evidenz für konkrete Therapieentscheidungen“. Ärztliche Expertise und berechtige Patientenbelange sind begleitende und ggf. korrigierende Faktoren, aber weder hinreichend noch immer notwendig für die EbM.
Diese Aspekte haben den Zweck, die EbM nicht zur „Schablonenmedizin“ werden zu lassen, z.B. in Einzelfällen die Therapieentscheidung anders zu gewichten, wo die klinische Evidenz nicht angezeigt scheint. Die Einbeziehung dieser Aspekte hat auch einen medizinethischen Hintergrund, da ja die Präferenz eines Patienten / einer Patientin z.B. ja auch darin bestehen kann, eine bestimmte Therapieform abzulehnen. Hierin jedoch eine Ermächtigung zu „Wunschmedizin“ zu sehen, verfehlt gerade die Absichten der EbM.
Keinesfalls aber eröffnet die Definition der EbM eine „Wahlmöglichkeit“ in dem Sinne, dass Präferenzen von TherapeutInnen und / oder PatientInnen außerhalb solcher besonderen Sachverhalte die Fundierung einer Therapieentscheidung auf valider klinischer Evidenz „ersetzen“ oder „verdrängen“ könnte. Genau darauf zielt es aber ab, wenn der DZVhÄ „drei gleichberechtigte Säulen“ als Grundlage der EbM postuliert.
Wäre das so, hätte man sich die Etablierung der evidenzbasierten Medizin komplett sparen können – anders gesagt, träfe das Postulat der „drei gleichberechtigtgen Säulen“ zu, wäre damit gleichzeitig die EbM ihres Wesenskerns beraubt.
Es scheint uns eine wenig erfolgversprechende Strategie zu sein, die Prämissen der EbM umzudefinieren, wenn man ihnen nicht gerecht werden kann. Es darf mit Fug und Recht bezweifelt werden, ob damit irgendeine Reputation in der medizinwissenschaftlichen Welt zu erreichen ist. Damit wird auch gleichzeitig deutlich, dass und warum die homöopathische Szene offenbar weder willens noch imstande ist, die – nach den wirklichen Kriterien der evidenzbasierten Medizin – zustande gekommene negative Gesamtevidenz der Homöopathie anzuerkennen, die bekanntlich aus den Reviews und Metaanalysen der kritisch bewerteten Studienlage folgt.
Mehr zum Begriff der Evidenzbasierten Medizin und ihrer pseudowissenschaftlichen Verzerrung:
Münsteraner Kreis, Memorandum „Integrative Medizin“ (Oktober 2022)
http://muensteraner-kreis.de/wp-content/uploads/2022/10/MK-Integrative-Medizin_Oktober-2022-final.pdf
Zitat:
„Durch kleine Bedeutungsverschiebungen dieser EbM-Säulen wird das Konzept für die IM (Integrative Medizin) passend gemacht: „Best available external clinical evidence from systematicresearch“ verkommt zu „Studien“ ohne Berücksichtigung der Apriori-Wahrscheinlichkeit aufgrund von Grundlagenforschung. „Proficiency and judgment that individual clinicians acquired through clinical experience and clinical practice“ wird zu nicht näher qualifizierter „ärztliche Erfahrung“ abgeschwächt. Und wenn es um die als besonders wichtig betonten „Präferenzen und Rechte der PatientInnen“ geht, dürfte klar sein, dass diese Präferenzen in hohem Maße durch die IM-affine Darstellung der empfohlenen und der alternativen Behandlungsmöglichkeiten geprägt werden.“
Grams, N., Oude-Aost, J., Harney, O. et al. Homöopathie in der Pädiatrie – eine kritische Analyse. Monatsschr Kinderheilkd 168, 150–157 (2020). https://doi.org/10.1007/s00112-019-00837-3
Zitat:
“ … betont zwar zu Recht, dass der Begriff der evidenzbasierten Medizin nicht nur die klinische Evidenz aufgrund von Studien, sondern auch die Erfahrungen von Ärzten und die berechtigten Wünsche und Vorstellungen der Patienten einbezieht. Falsch ist allerdings die Deutung, damit sei gemeint, man könne sich nach Belieben aussuchen, auf welche Säule man sich stützen möchte. Wie Sackett schreibt, spielen die individuellen Erfahrungen dort eine Rolle, wo zu entscheiden ist, ob ein durch klinische Evidenz gebotenes Verfahren bei einem bestimmten Patienten vielleicht doch nicht die beste Wahl ist. Sie spielen die wichtige Rolle, aus evidenzbasierter Medizin kein starres „Anwenden nach Vorschrift“ werden zu lassen. Sackett schreibt aber nirgends, dass Patientenwünsche und individuelle Erfahrungen ein Ersatz wären für mangelnde Wirkungsnachweise in klinischen Studien – oder gar bei naturwissenschaftlich unplausiblen Verfahren.“
Lübbers, C.W., Endruscheit, U. Homöopathie – eine Therapieoption für die Praxis?. HNO 69, 679–690 (2021). https://doi.org/10.1007/s00106-021-01061-w (Open Access)
Zitat:
„Evidenz ist kein Baukasten, aus dem nach Belieben Versatzstücke entnommen und passend kombiniert werden können. Die Evidenzbasierte Medizin versteht sich als ein fortlaufender Prozess insofern, als sie die jeweils beste verfügbare externe Evidenz für die medizinische Praxis verfügbar machen will. Aus dem Anspruch, die jeweils beste externe Evidenz zur Verfügung zu stellen, folgt ein breiter Evidenzbegriff, aber keine Beliebigkeit.“
Die Homöopedia im Artikel „Evidenzbasierte Homöopathie nach Weiermayer et al.“ (https://t1p.de/0h4so)
Zitat:
„Im Artikel von … erfolgt – wie auch bei vielen anderen homöopathischen Quellen – die Darstellung, die Homöopathie erfülle die „Säulen der evidenzbasierten Medizin“. […]
Dies ist insofern richtig, dass der Begriff der evidenzbasierten Medizin tatsächlich nicht nur die klinische Evidenz aufgrund von Studien, sondern auch die Erfahrungen von Ärzten und die berechtigten Wünsche und Vorstellungen der Patienten einbezieht. Falsch ist allerdings die Vorstellung, damit sei gemeint, alle drei Säulen würden gleichberechtigt zur Evidenz eines Verfahrens beitragen – oder gar, man könne sich nach Belieben aussuchen, auf welche Säule man sich bei der Frage nach der Evidenz stützen möchte. Leider findet sich diese Fehldeutung oft in der homöopathischen Literatur. Tatsächlich findet sich im Originalartikel von David Sackett eine völlig andere Bedeutung der individuellen Expertise des Therapeuten und der Bedürfnisse des individuellen Patienten innerhalb der evidenzbasierten Medizin:
Evidenzbasierte Medizin ist die gewissenhafte, explizite und umsichtige Nutzung der aktuell besten Evidenz bei der Entscheidungsfindung für die Versorgung der einzelnen Patienten. Die Praxis der evidenzbasierten Medizin bedeutet die Verknüpfung von individueller klinischer Expertise mit der besten verfügbaren externen klinischen Evidenz aus systematischer Forschung. (…)
Gute Ärzte nutzen sowohl individuelle klinische Expertise als auch die beste verfügbare externe Evidenz, und beides allein ist nicht ausreichend. Ohne klinische Expertise läuft die Praxis Gefahr, von der Evidenz tyrannisiert zu werden, denn selbst exzellente externe Evidenz kann auf einen individuellen Patienten nicht anwendbar oder unangemessen sein. Ohne die aktuell beste Evidenz riskiert die Praxis, schnell zu veralten, zum Nachteil der Patienten.
Die individuellen Erfahrungen und die besonderen Wünsche und Bedürfnisse des einzelnen Patienten spielen also eine Rolle für die Entscheidung, ob ein durch klinische Evidenz gebotenes Verfahren bei diesem Patienten vielleicht doch nicht die beste Wahl ist. Durch sie wird aus evidenzbasierter Medizin kein starres „Anwenden nach Vorschrift“. Dies bedeutet aber keineswegs, dass Patientenwünsche und individuelle Erfahrungen des Therapeuten ein Ersatz wären für mangelnde Wirkungsnachweise in klinischen Studien – und Sackett schreibt dies auch nirgends. Im Gegenteil wird im Rahmen der evidenzbasierten Medizin immer wieder herausgearbeitet und betont, dass die Eindrücke von Therapeuten oder Patienten von der Leistungsfähigkeit eines Verfahrens durch vielfältige, nicht abschaltbare äußere Faktoren beeinflusst sind. Dies führt in der Praxis leicht zu einer Überschätzung der Wirksamkeit von Arzneimitteln. Bei wissenschaftlichen Laien kommen hierzu noch Missverständnisse über Genesungsprozesse und die Anfälligkeit für gezielte Werbung mit Wirkbehauptungen.“
Das „EbM-Glossar“ des Netzwerks Evidenzbasierte Medizin zum Herunterladen (PDF):
https://www.ebm-netzwerk.de/de/service-ressourcen/ebm-glossar
Bild von OpenClipart-Vectors auf Pixabay


3 Antworten auf „Evidenzbasierte Medizin – homöopathisch definiert“
Die Kommentare sind geschlossen.